por Sebastian Fiedler, científico líder en aplicaciones de ciencias de la vida en Fluidic Analítica
enfermedades infecciosas — a problema del pasado o del presente?
la medicina moderna ha proporcionado un conjunto excepcional de herramientas para prevenir y tratar enfermedades infecciosas - condiciones que solían diezmar a la población humana con una regularidad aterradora. mientras el mundo lucha por combatir el COVID-19 pandemia, sin embargo, se nos recuerda crudamente que las enfermedades infecciosas no son simplemente un problema del pasado
no se trata solo de pandemias globales como COVID-19 que evaden las herramientas de la medicina moderna. Nosotros de hecho, están librando esta batalla todos los días y en múltiples frentes. los humanos permanecen bajo el ataque constante de bacterias y virus, e incluso en los tiempos modernos estos los patógenos todavía causan la muerte de millones de personas alrededor del mundo cada año .
Las enfermedades infecciosas son causadas por una variedad de microorganismos patógenos que incluyen bacterias, virus, hongos y parásitos. Estos los patógenos suelen entrar en nuestro cuerpo a través de la boca, los ojos, la nariz o las heridas abiertas.
una vez dentro de nuestros cuerpos, estos los microorganismos aprovechan sus nuevo entorno favorable y rápidamente empezar a multiplicar. Este El proceso puede dañar gravemente e incluso matar las células huésped, lo que da como resultado un resultado visible y, a menudo bien descrito síntomas de enfermedades específicas.
Afortunadamente, nuestros cuerpos no carecen del todo de defensa porque los patógenos desencadenan una respuesta inmune para ayudar a combatir la infección. Este Lamentablemente, la actividad también puede crear daños colaterales dentro del cuerpo, con fiebre, sarpullido, inflamación y malestar general, todos los sellos de una respuesta inmune activa.
Afortunadamente, la medicina moderna ha proporcionado poderosos antibióticos que son efectivos para apoyar nuestra propia respuesta inmune en un amplio espectro de patógenos bacterianos. El tratamiento de las infecciones virales, sin embargo, ha sido mucho más desafiante y, hasta ahora, las terapias confiables han eludido nuestros mejores esfuerzos. El enfoque más eficaz para combatir las infecciones virales sigue siendo la prevención mediante el uso de vacunas que preparan el sistema inmunológico antes de un primer encuentro.
Qué sucede cuando un virus entra en el cuerpo?
Cuando un virus entra en el cuerpo humano, literalmente “va viral ”, produciendo tantas copias de sí mismo como sea posible. Para hacerlo, el virus se aprovecha de la propio metabolismo para liberar las nuevas copias del virus el cuerpo, iniciando el ciclo de infección una y otra vez. una vez que las células están infectadas, la función natural está gravemente afectada y, lo que es peor, mueren a menudo. El déficit resultante de células funcionales es la causa del fallo de tejidos y órganos, a veces hasta un punto que es fatal .
pero como se mencionó anteriormente, nuestro sistema inmunológico no nos deja indefensos contra virus. Para prevenir una propagación viral a gran escala en nuestro cuerpo, varios mecanismos innatos nos protegen en cada etapa de la infección.
La primera vez que encontramos un virus nuevo, normalmente evita la detección por parte del sistema inmunológico y puede entrar en una célula sana.
en esta etapa, este ahora infectado La célula utilizará su mecanismo de defensa interno para mostrar fragmentos del virus en su superficie utilizando proteínas receptoras especiales. Este la visualización de fragmentos de virus alerta al cuerpo de que la célula está infectada y activa el sistema inmunológico para matar y eliminar la célula antes de que el virus pueda propagarse.
Además, las células infectadas también producirán moléculas, llamadas interferones, que interfieren directamente con el proceso de replicación viral para ralentizar la tasa de reproducción. los interferones también envían una útil señal de advertencia a las células cercanas para alertarlas de la creciente amenaza viral.
La mejor defensa contra virus, sin embargo, es detener la infección en seco. Este El mecanismo inmunológico no es posible gracias a las células en sí, sino a los anticuerpos que pueden identificar y eliminar los virus antes que ellos. iniciar el ciclo de infección.
a lo largo de nuestras vidas, nuestros cuerpos producen miles de tipos diferentes de anticuerpos que comprenden nuestro anticuerpo mediado respuesta inmune . Los anticuerpos son proteínas producidas por las células b, que son un tipo especializado de célula sanguínea. una vez producidos, estos los anticuerpos patrullan nuestro sistema circulatorio y tejidos, listos para hacer frente a los patógenos.
los anticuerpos tienen varios mecanismos para prevenir infecciones. Ellos puede neutralizar virus directamente para prohibir su entrada en la célula huésped, o ellos puede amontonarse alrededor de un virus para aumentar su visibilidad a otras células inmunes. una vez unidos a un virus, los anticuerpos también pueden marcar el virus en busca de fagocitos, que a su vez ingieren y destruyen el patógeno.
Nuestro anticuerpos " la capacidad de reconocer y unirse a patógenos comienza con su estructura. anticuerpos completamente ensamblados se asemejan a la forma de la letra “Y”.
La parte superior de los dos "brazos" de la “Y” es donde la magia sucede. imagina los brazos como miles de diferentes rompecabezas piezas que dan a cada anticuerpo una forma única. cada uno de esos anticuerpo rompecabezas Las piezas tienen el potencial de adaptarse a antígenos de virus específicos mientras que no encajan bien con otros.
Cuanto mejor se ajusten el anticuerpo y el antígeno, mayor será su afinidad entre sí. en otras palabras, más fuertes se unen entre sí cuanto más eficaz es el anticuerpo para prevenir la infección por el virus.
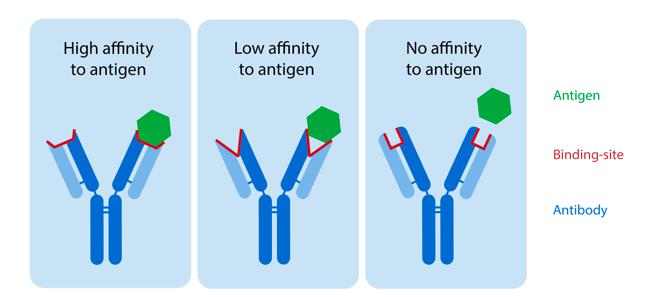
figura 1: Cuanto mejor se ajustan el anticuerpo y el antígeno, más fuertes se unen entre sí cuanto más eficaz es el anticuerpo para prevenir la infección por el virus.
Para infectar, los virus deben entrar primero en una célula sana. Ellos lograr la entrada celular al unirse a moléculas receptoras en la superficie de su host células. Para ejemplo, SARS-CoV-2 utiliza las denominadas proteínas de pico en su superficie para la unión celular inicial. Estos proteínas de pico encajan perfectamente a la forma de una proteína receptora (ACE-2 receptor) normalmente se encuentran en la superficie de las células del pulmón humano. una vez que la proteína del pico del virus se une a los receptores de las células pulmonares, el virus entra y comienza a replicarse.
Neutralizante de virus Los anticuerpos están diseñados para interferir con este evento de unión. Para prevenir la entrada a las células pulmonares, un anticuerpo neutralizante eficaz se asemeja al rompecabezas forma imitando la célula pulmonar receptor ACE-2. de hecho, muestra un ajuste aún mejor que el receptor en sí, lo que hace que la superficie del virus quede cubierta por anticuerpos. Este a su vez evita que el virus entrando en las células pulmonares. Además, tales anticuerpos cubiertos los virus se vuelven muy pegajosos y se atraen entre sí para formar grandes grupos de virus que, a diferencia de los virus individuales, son reconocidos más fácilmente por otras células inmunitarias.
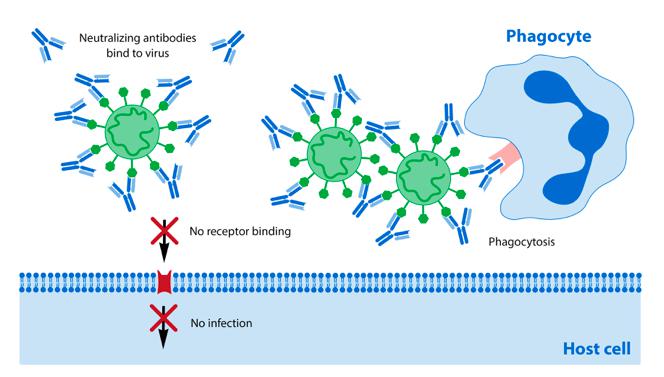
figura 2: Los anticuerpos neutralizantes se unen a las proteínas de las puntas en la superficie de SARS-CoV-2 y evitar que el virus unión y entrada en la célula huésped. ya que cada anticuerpo puede unirse a dos proteínas de pico diferentes virus, comienzan a formar grupos de virus que pueden ser mejor reconocidos y destruidos por los fagocitos.
Este plantea la pregunta de por qué algunos pacientes experimentan síntomas leves de COVID-19 mientras que otros sufre gravemente, o incluso muere, de una enfermedad idéntica.
una hipótesis es que la progresión y manifestación de la enfermedad depende de la capacidad y la fuerza de los anticuerpos en nuestro cuerpo para protegernos. se cree que un anticuerpo será un neutralizador eficaz sólo si se ajusta perfectamente a la forma de las proteínas de la punta y, por lo tanto, se une fuertemente al virus (es decir, se une con una alta afinidad).
Si un paciente sistema inmunológico produce sólo baja afinidad anticuerpos (o incluso anticuerpos no neutralizantes que no bloquean en absoluto el sitio de unión al receptor de la proteína de pico), la protección celular se ve comprometida, aunque el sistema inmunológico podría intentar compensarlo produciendo cantidades crecientes de estos débil o no neutralizante anticuerpos.
Aunque es razonablemente sencillo determinar la presencia de anticuerpos en COVID-19 pacientes que utilizan inmunoensayos estándar pero crudos, como las pruebas de elisa, que evalúan la neutralización del virus capacidad de los anticuerpos en el suero del paciente todavía se basa en un basado en células neutralización ensayos. Aunque estos los ensayos evalúan si los anticuerpos séricos tienen la capacidad de bloquear la replicación del virus, ellos tienen importantes inconvenientes. Ellos a menudo requieren materiales biológicos vivos y estrictas normas de bioseguridad y, lo que es más importante, son lentos
Porque ellos dependen del crecimiento de células vivas en cultivo, basado en células los ensayos de neutralización tardan varios días en completarse. Durante esta vez, un paciente la infección continúa desarrollándose. a varios días esperar información clínicamente procesable conducen a varios días de aislamiento seres queridos y ausencia de trabajar de la mejor manera; o un severo deterioro de los síntomas y muerte en el peor de los casos.
otra limitación de basado en células Los ensayos de neutralización impactan específicamente en el desarrollo de vacunas y basados en anticuerpos tratamientos. actual basado en células ensayos de neutralización no puede caracterizar y cuantificar específicos antígeno-anticuerpo interacciones, sino que proporcionan una lectura binaria de si o anticuerpos no neutralizantes están presentes. Porque este resultado binario no proporciona información sobre los mecanismos de acción de las vacunas y la terapéutica, información clave sobre la eficacia relativa de las vacunas o basados en anticuerpos tratamientos podría perderse.
COVID-19 con todo su impacto en las personas, las sociedades y la vida cotidiana, es un duro recordatorio de que existe una necesidad urgente en la medicina moderna de una prueba que informe a los pacientes, médicos e investigadores — en horas, no días, aproximadamente la presencia y, lo que es más importante, la calidad de los anticuerpos neutralizantes en su muestras de sangre .
Para para abordar esta necesidad, hemos creado una neuralización de virus rápida y sin células ensayo basado en nuestro en solución tecnología y la puso a disposición en nuestra fluidez One-W suero instrumento. El ensayo mide la interacción de unión entre ACE-2 receptor y el SARS-CoV-2 proteína de pico, así como el posterior desplazamiento de la proteína de pico en presencia de neutralizante de virus anticuerpos directamente en el suero del paciente, todo en un par de horas.

figura 3. Nuestro en solución El ensayo permite la medición directa del desplazamiento del pico del virus desde el ACE-2 receptor en presencia de anticuerpos neutralizantes.
Nosotros estamos entusiasmados de que este enfoque fácil y rápido tener un impacto positivo en los pacientes " vive y ayuda a investigadores, clínicos y biofarmacéuticos empresas para comprender mejor la inmunidad protectora y desarrollar vacunas y candidatos terapéuticos más efectivos para combatir COVID-19 (más información sobre esta prueba en breve).
Fuente: https: / / www.fluidic.com / recursos / ¿Qué-son-anticuerpos-neutralizantes /